癌痛管理:不仅是止痛,更是治疗本身——临床常用方法与规范解读
癌痛管理:不仅是止痛,更是治疗本身——临床常用方法与规范解读
在肿瘤科临床工作中,疼痛控制是评估肿瘤综合治疗效果的重要指标之一。然而,不少患者和家属对癌痛存在严重误解,最常见的就是“忍一忍就好”“止痛药会上瘾”。
事实恰恰相反:癌痛如果得不到有效控制,会直接影响患者免疫功能、治疗耐受性和生存预后。 因此,癌痛管理本身就是肿瘤治疗不可分割的一部分。
一、癌痛的来源:不只是肿瘤本身
癌痛的成因复杂,临床上主要分为三类:
- 肿瘤直接引起:肿瘤压迫神经、骨骼、内脏,或侵犯血管、软组织。这是最常见的类型,约占70%-80%。
- 治疗相关性疼痛:手术后切口痛、化疗引起的周围神经病变、放疗导致的黏膜炎等。
- 合并症相关疼痛:如癌症患者合并骨质疏松、关节炎等基础疾病。
明确疼痛来源,是制定合理镇痛方案的前提。
二、常用癌痛管理方式
目前临床采用的是综合管理模式,即以药物治疗为基础,配合非药物干预手段。
01 药物治疗:WHO三阶梯原则
这是全球公认的癌痛治疗核心方案,强调按阶梯、按时、口服给药。
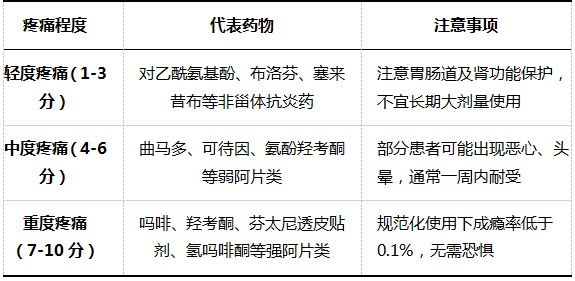
关键原则:
- 按时给药,而非“痛了再吃”,以维持稳定的血药浓度;
- 个体化滴定,从低剂量开始,根据疼痛评分调整至最佳剂量;
- 出现暴发痛时,给予即释型药物快速补救。
02 辅助药物
针对神经病理性疼痛(如烧灼感、麻木、针刺感),常规阿片类药物效果有限,需联用:
- 抗惊厥药:加巴喷丁、普瑞巴林;
- 抗抑郁药:阿米替林、度洛西汀。
03 介入治疗与非药物干预
当口服药物效果不佳或副作用难以耐受时,可考虑:
- 神经阻滞:如肋间神经、腹腔神经丛阻滞,适用于胰腺癌等内脏痛;
- 鞘内药物输注系统(镇痛泵):将药物直接送入脑脊液,用药量仅为口服的1/300,效果更强、副作用更小;
- 姑射性放疗:对骨转移灶进行局部照射,可有效缓解骨痛;
- 物理与心理干预:热敷、经皮电刺激、认知行为疗法、正念训练等,作为药物之外的补充。
三、临床常见误区澄清
误区一:吃了吗啡就停不下来。
纠正:规范用于癌痛的患者,停药时逐步减量即可,极少出现精神依赖。
误区二:不痛就不吃,痛了再吃。
纠正:不按时服药会导致血药浓度波动,患者反复经历“疼痛—缓解—疼痛”的折磨,总用药量反而更大。
误区三:打杜冷丁效果好。
纠正:杜冷丁(哌替啶)代谢产物神经毒性大、镇痛时间短,已被明确禁止用于慢性癌痛。
结语
癌痛是可评估、可量化、可治疗的。肿瘤治疗的目标不仅是延长生命,更是保障有质量的生命。每一位癌症患者都有权利获得规范、有效的疼痛管理。
如果在治疗过程中感到疼痛,请主动告知医生,并学会使用数字评分法(0-10分) 准确描述疼痛程度。这不是“娇气”,而是对自己负责。
